Yellowee nou-născut
Care sunt principalele riscuri ale icterului la nou-născuți? Ce metode de tratare a bolii sunt cele mai eficiente? Cum fototerapia poate ajuta la tratamentul icterului
Icterul numesc colorarea galbenă sau caracteristică a membranelor mucoase vizibile și a pielii datorită acumulării de bilirubină în sânge. La nou-născuții, colorarea are loc atunci când nivelul bilirubinei totale este atins de la 70 μmol / l și pentru prematură- 50 μmol / l.
 Mai des găsite icter fiziologice la nou-născuți, dezvoltând în primele 3 zile după naștere. Medicii includ această stare la frontieră, care nu necesită tratament.
Mai des găsite icter fiziologice la nou-născuți, dezvoltând în primele 3 zile după naștere. Medicii includ această stare la frontieră, care nu necesită tratament.
Este periculos prin această condiție acțiunea toxică de bilirubină liberă (non-asociată) pe sistemul nervos central.
Astfel de copii sunt predispuși la dezvoltarea icterului nuclear sau a encefalopatiei de bilirubină. Se întâlnește numai la nou-născuții și duce la consecințe dificile: paralizia cerebrală a copiilor și întârzierea mintală.
Clasificarea bolii
În perioada nou-născutului, mai multe tipuri de icter distinge:
unu. Hiperbilirubinemie indirectă sau neconjugată. Mai mult de 85% din totalul bilirubinei se situează pe indirect;
2. Hiperbilirubinemie conjugată sau directă, atunci când o bilirubină directă reprezintă 15% sau mai mult din nivelul bilirubinei totale; Icterul conjunțional la nou-născuți poate indica boli ereditare;
3. Icter hemolitic;
4. Icterul parenchimtotic;
cinci. Icter mecanic (comun).
Icterul fiziologic în perioada nou-născutului se numește tranitar, dezvoltă în 60% dintre copiii sănătoși Dadish timp de 2-3 zile. În același timp, nivelul bilirubinei în copiii prematuri ajunge la 85-103 μmol / l și în andocarea – 51-60 μmol / l.
Este obișnuit să împărtășiți evoluția icterului la faze:
unu. În primele cinci zile după naștere, fracțiunea de bilirubină directă în sânge este în creștere relativ rapidă;
2. În cea de-a doua fază există o scădere moderată a bilirubinei nelegate la 50 μmol / l timp de 11-14 zile de o viață nou-născută.
Rareori a doua fază poate dura până la lună. Acest lucru se datorează maturității funcționale a copilului și cu tipul de hrănire (mai mult decât icterul păstrează cu alăptarea).
 Pictura pielii copilului are loc în mod natural: la rândul feței vopsite, gâtul, corpul și membrele.
Pictura pielii copilului are loc în mod natural: la rândul feței vopsite, gâtul, corpul și membrele.
Dispariția de colorare icter este observată în ordinea inversă: membrele, trunchiul, gâtul și fața. Unii factori contribuie la prelungirea icterului: lipsa de lapte matern în mamă sau, dimpotrivă, icterul este uneori asociat cu efectele laptelui mamei la corpul copilului.
Cauzele bolii
Cauzele icterului la nou-născuți sunt diferite:
unu. La naștere, a existat o eliberare mare de celule roșii din sânge;
2. Inițial, cantitatea mare de hemoglobină fetală în sângele unui nou-născut;
3. Decizia rapidă a hemoglobinei fetale după livrare;
4. Lipsa enzimelor hepatice care participă la conjugarea fracției indirecte de bilirubină;
cinci. Modul incorect de alăptare.
Icterul fiziologic la nou-născuți are propriile caracteristici:
unu. Se pare extern după 48 de ore (2 zile) după naștere;
2. Nivelul bilirubinei nu atinge valoarea critică care poate provoca dezvoltarea encefalopatiei de bilirubină;
3. Starea generală a nou-născutului rămâne satisfăcătoare.
La copiii ferată cu lapte matern, cel mai înalt nivel de bilirubină este observat timp de 4-5 zile, ca în primele zile devenind mai puțin fluid datorită lactației nespecificate.
La copiii prematur, gradul de severitate al icterului depinde în primul rând de maturitatea copilului și patologiilor mamei în timpul sarcinii și nu pe greutatea nou-născutului. Frecvența icterului este mai mare în rândul copiilor care au primit prejudiciu generic, la copii de la mai multe sarcini și de la femeile care suferă de diabet zaharat.
Tratamentul icterului la nou-născuți
Principala metodă de tratament a icterului fiziologic rămâne alimentarea frecventă, aplicând pieptului la cerere, uneori trebuie să treziți astfel de copii pentru hrănire. Mama de îngrijire medicală a recomandat să ajusteze modul de băut. Nu este o importanță mică nutriția corectă și recrearea mamei.
Copilul care primește lapte matern nu este recomandat să dea orice înlocuitori, deoarece se crede că laptele matern este capabil să ofere toate nevoile copilului și să promoveze normalizarea rapidă a nivelului bilirubinei.
Dacă starea globală a copilului devine nesatisfăcătoare, icterul crește, se recomandă determinarea nivelului de bilirubină. Dacă icterul sa dezvoltat după 8 zile de la viața unui nou-născut sau durează mai mult de 2 săptămâni, ar trebui să se stabilească adevărata cauză a acestui stat.
Tratamentul hiperbilirubinemiei are propriile principii:
unu. Primul pas este eliminarea motivelor pentru creșterea nivelului biliului toxic al sângelui;
2. Trebuie luate măsuri pentru a preveni creșterea ulterioară a nivelului bilirubinei toxice;
3. Aplicați metode care contribuie la cea mai rapidă îndepărtare a bilirubinei inutile a sângelui.
Aceste metode includ fototerapie și transfuzie de sânge înlocuibile, care este demonstrat de nou-născuți care au un conflict de rhesus sau incompatibilitate pentru un grup de sânge cu o mamă.
Decizia finală privind utilizarea acestei metode este luată după studierea istoricului detaliat, obținând rezultatele rezultatelor testelor de sânge pentru prezența și nivelul de anticorpi, cu apariția semnelor clinice ale creșterii bilirubinei la o rată de 17 μmol / l / h, și cu un indicator de bilirubină sub 110 μmol / l în sângele cordonului.
Fototerapia este aplicată în timpul icterului la nou-născuți timp de 30 de ani. Cu adevărat, această metodă nu este consecințe negative. La nivel mondial, fototerapia este principala tehnică în tratamentul acestei stări la nou-născuți.
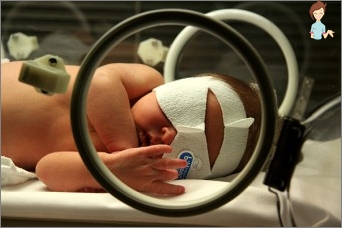 Metoda se bazează pe trecerea unei forme solubile în grăsimi de bilirubină, care este toxică pentru creier, într-o formă netoxică solubilă în apă, care lasă cu ușurință corpul. Acest proces este sub influența razelor ultraviolete.
Metoda se bazează pe trecerea unei forme solubile în grăsimi de bilirubină, care este toxică pentru creier, într-o formă netoxică solubilă în apă, care lasă cu ușurință corpul. Acest proces este sub influența razelor ultraviolete.
Un efect mai mare este realizat prin creșterea zonei corpului iluminat. Prin urmare, astfel de copii sunt, de obicei, complet împărțiți, dar pentru conservarea căldurii se află în clustere.
Sub influența bilirubinei luminoase se dezintegrează pe fracțiile netoxice. Principalul este Lumirubin. Pentru ora 12, el părăsește complet corpul copilului cu mase de roți și urină.
Uneori, în timpul fototerapiei, un nou-născut are un scaun lichid frecvent, peeling de piele, somnolență excesivă. După terminarea acestei proceduri, următoarele fenomene trec fără urmă.
Efectul părții albastre a spectrului de lumină este toxic, astfel încât copilul închide ochii cu ochelari și organe genitale cu o cârpă întunecată.
Astfel încât expunerea să afecteze cel mai mare corp al copilului, el ar trebui să schimbe poziția la fiecare 2 ore.
În timp ce citirile pentru fototerapie sunt păstrate, trebuie să se efectueze la intervale regulate. Cel mai acceptabil regim pentru majoritatea nou-născuților este alternarea fototerapiei și a pauzelor de hrănire.
Modul de fototerapie continuă este recomandat dacă există un nivel critic de bilirubină sau creșterea intensivă.
Durata medie a terapiei este de la 1 la 3 zile.
Efectul tratamentului este estimat nu numai de datele externe privind colorarea pielii, ci și de indicatorii de laborator. Nou-născutul trebuie să controleze nivelul bilirubinei folosind analiza sângelui la 2-3 ori pe zi. În primele 12-24 de ore de la începutul sesiunilor de fototerapie, copilul din organism este stabilizat de nivelul bilirubinei indirecte.
Această metodă are contraindicații: patologia ficatului și icterul obtociv.
În prezent există o alternativă la metoda fototerapiei – fibră optică. Copilul jură într-o pătură care conține un strat optic de fibră. Este cel care are un impact direct asupra pielii. Plus metoda este posibilitatea hrănirii libere a copilului, poate fi purtată la îndemână.
Merită să ne amintim că terapia cu fibră optică oferă un efect ușor mai mic decât fototerapia tradițională în copiii morți.
Cea mai eficientă este combinația de ambele metode.
După ce copilul și mama se vor descărca de la spitalul de maternitate, mama recomandă mersul pe jos cu copilul în lumina soarelui indirectă, hrănirea frecventă a laptelui matern (la cerere). Trebuie amintit că Maladenz, care este pe fototerapie, ar trebui să fie treaz pentru următoarea hrănire.


